AVTOR: prof. dr. Janez Tomažič, dr. med
Klinika za infekcijske bolezni in vročinska stanja, UKCL
Uvod
Takoj na začetku je treba poudariti, da učinkovine, ki delujejo proti SARS-CoV-2, niso nadomestilo za cepljenje. In to velja tudi za imunsko oslabele osebe. Priča smo hitremu širjenju podrazličic omikrona po vsem svetu in pri številnih okuženih osebah, predvsem osebah, ki imajo imunske pomanjkljivosti (slabši odziv na cepiva), pa tudi številnih ranljivih osebah, predvsem, če niso cepljene ali niso bile cepljene s poživitvenimi odmerki, je zelo pomembno, da imamo na voljo učinkovine, ki dobro delujejo proti novim variantam SARS-CoV-2. Med protivirusnimi zdravili imamo eno za intravensko dajanje (parenteralna aplikacija), to je zdravilo remdesivir (Veklury) in dve zdravili, ki jih zaužijemo (peroralna aplikacija), to sta nirmatrelvir/ritonavir (Paxlovid) in molnupiravir (Lagevrio). Med monoklonskimi protitelesi sta proti novim podrazličicam omikrona na voljo dve učinkovini: tiksagevimab/cilgavimab (Evusheld), ki ima trenutno indikacijo samo za zaščito pred izpostavitvijo za osebe s hudimi imunskimi motnjami in bebtelovimab, ki pa pri nas (še) ni na voljo.
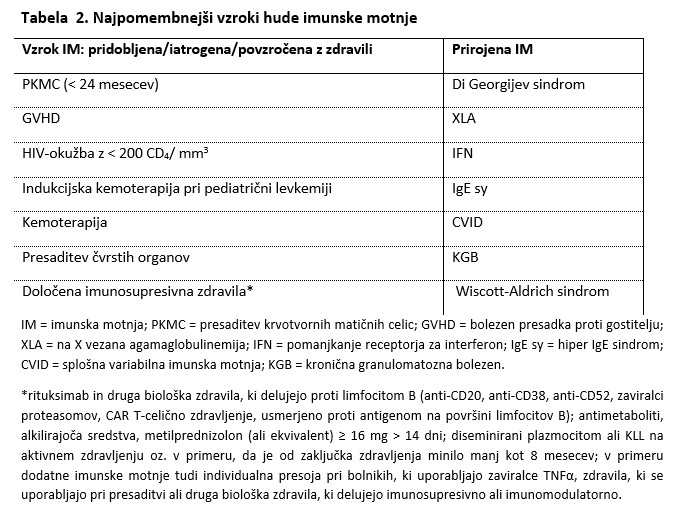
Vse te učinkovine uporabljamo za zdravljenje ranljivih bolnikov z blagim do zmernim covid-19, ki (še) ne potrebujejo dodatka kisika in zato ne potrebujejo bolnišnice, pri katerih pa obstaja tveganje za napredovanje v hujšo obliko bolezni, ko je hospitalizacija potrebna (Tabela 1 in 2).
Obe peroralni zdravili je treba začeti jemati v petih dneh po pojavu simptomov in znakov covid-19, pri remdesiviru in bebtelovimabu pa je ta interval nekoliko daljši (sedem dni). Za dokaz covid-19 je potreben pozitiven test PCR; v primeru kratkega časovnega okna, jasne epidemiološke in klinične slike, je izjemoma dovolj tudi hitri antigenski test (HAGT), ki ga je nato potrebno potrditi s testom PCR. Učinkovine lahko damo tudi brezsimptomnim osebam. (1-3)
Zakaj so potrebne protivirusne učinkovine
Imunost postopoma slabi po cepljenju in tudi po naravni prebolelosti covid-19, zato se pojavlja potreba po poživitvenih odmerkih cepiv, predvsem pa potreba po drugi generaciji cepiv, z željo po večji učinkovitosti proti novim različicam (kombinacijsko cepivo) in dolgotrajnejšem učinku (aplikacija na nosno sluznico). Ekološka realnost je pojavnost novih različic virusa (različice, ki skrbijo – Variants of Concern, okr. VOC), ki so bolj kužne in zaradi katerih prihaja do „imunskega pobega“ – izognejo se imunski zaščiti po cepljenju in po prebolelosti. Problem so tudi ranljive osebe, kot so starostniki, osebe z imunskimi pomanjkljivostmi (manjša učinkovitost cepiv), osebe z dodatnimi boleznimi (komorbidnosti) in prekomerno prehranjene osebe. Krčenje preventivnih ukrepov (npr. nošenje mask v zaprtih prostorih; neizvajanje samoizolacije, v obdobju kužnosti okužbe/bolezni; ustrezno finančno nadomestilo v obdobju samoizolacije; brezplačne FFP2 maske za posebno ranljive osebe; ventilacija in/ali filtracija zraka v šolah in drugih javnih ustanovah; dostopnost do brezplačnega testiranja; delo od doma, itd.) predstavlja hud problem za ranljive osebe, ki so tako bolj izpostavljene okužbi. Vse večji problem je tudi dolgi covid, ki je povezan z dolgotrajnimi in zelo različnimi težavami, s posledično zmanjšano kvaliteto življenja, ki vse bolj obremenjuje zdravstveno blagajno in s tem tudi celotno zdravstveno dejavnost. Premalo tudi še vemo o endozootskih živalskih rezervoarjih (netopirji po celem svetu, predvsem v Južni Aziji in jugozahodni Kitajski; pomembne so tudi nekatere druge živalske vrste). (1)
Protivirusna zdravila
Za odrasle nehospitalizirane osebe (pri določenih učinkovinah tudi za pediatrično populacijo), pri katerih je veliko tveganje za napredovanje bolezni v hujšo obliko in potrebo po hospitalizaciji, so poleg podpornega zdravljenja na voljo učinkovine, ki delujejo proti SARS-CoV-2. Vrstni red temelji na učinkovitosti in prijaznosti do bolnikov in zdravnikov. Najprimernejše zdravilo je nirmatrelvir/ritonavir (Paxlovid), če pa zdravilo ni na voljo ali je kontraindicirano zaradi součinkovanja zdravil, je najprimernejše zdravilo remdesivir (Veklury) in nato molnupiravir (Lagevrio). Na voljo ni kliničnih podatkov o morebitni kombinaciji učinkovin, ki delujejo proti SARS-CoV-2. (1)
Nirmatrelvir/ritonavir (Paxlovid)
Zdravilo Paxlovid je peroralna kombinacija zdravil nirmatrelvir in ritonavir. Aktivna učinkovina je nirmatrelvir (PF-07321332), ki je zaviralec virusnega encima proteaza. Deluje proti Mpro, ki je glavna proteaza SARS-CoV-2. Z zavoro tega encima se prekine razmnoževanje (replikacija) virusa. Mpro je zelo konzervativna molekula in se nahaja na vseh humanih koronavirusih. Učinkovina ritonavir pa je protiretrovirusno peroralno zdravilo (PRZ), ki je bilo prvotno razvito za zdravljenje okužbe s HIV. Je močan zaviralec citokrom P 450 encimskega sistema (CYP3A4) z dobro znanim varnostnim profilom; najpogostejši neželeni učinki so prisotni pri višjih odmerkih (600 mg/dan). Nizek odmerek (100 mg/dan) se uporablja kot ojačevalec (booster) za zaviralce proteaze pri PRZ. Enako kot v režimih PRZ se za zdravljenje covid-19 uporablja ritonavir kot ojačevalec zdravila nirmatrelvir. Ritonavir zagotavlja višje koncentracije nirmatrelvira v plazmi zaradi zaviranja presnove preko CYP3A4. Nima farmakološkega učinka, ker sam ne zavira virusne proteaze. (1, 4, 5) Glede na raziskave Paxlovid za skoraj 90 % zmanjša tveganje za hospitalizacijo in smrt. (4)
Priporočeni odmerek zdravila Paxlovid je 300 mg nirmatrelvira (dve 150 mg tableti) s 100 mg ritonavira (ena 100 mg tableta), ki ga je treba jemati sočasno peroralno vsakih 12 ur v obdobju 5 dni. Zdravilo je treba začeti jemati v prvih petih dneh po začetku covid-19. Zdravljenje je namenjeno odraslim osebam, starejšim od 18 let, FDA (angl. U.S Food and Drug Administration) je odobrila uporabo tudi za otroke, starejše od 12 let in težje od 40 kg, medtem ko EMA (angl. European Medicines Agency) te uporabe še ni odobrila. Poteka raziskava za uporabo Paxlovida pri otrocih, starejših od 6 let. Ni podatkov o uporabi zdravila Paxlovid med nosečnostjo ali dojenjem, zato se zdravljenje v nosečnosti načeloma odsvetuje, razen, če ne gre za izrazit dobrobit nosečnice. Za ženske v rodni dobi je potrebno soglasje za uporabo učinkovite kontracepcije med samim zdravljenjem in še sedem dni po zaključenem zdravljenju. Pri ledvični okvari je potrebna prilagoditev odmerkov: pri OGF 30 - 60 ml/min: nirmatrelvir 150 mg + ritonavir 100 mg; pri OGF < 30 mL/min: zdravila se ne sme jemati. Pri hudi jetrni okvari (Child-Pugh razred C): zdravila se ne sme jemati. Med neželenimi učinki so najpogostejše motnje okusa, driska, glavobol, omedlevica in bruhanje. Zdravila ne smemo uporabljati za zaščito pred izpostavitvijo (angl. Pre-Exposure Prophylaxis, okr. PrEP) ali za zaščito po izpostavitvi (angl. Post-Exposure Prophylaxis, okr. PEP). Bolnik ga ne sme uživati več kot 5 dni. Zdravilo Paxlovid se lahko jemlje s hrano ali brez nje. Tablete je treba zaužiti cele in se jih ne sme žvečiti, lomiti ali drobiti. (6)
Trenutno deluje proti vsem VOC, deluje tudi proti boleznima SARS in MERS.
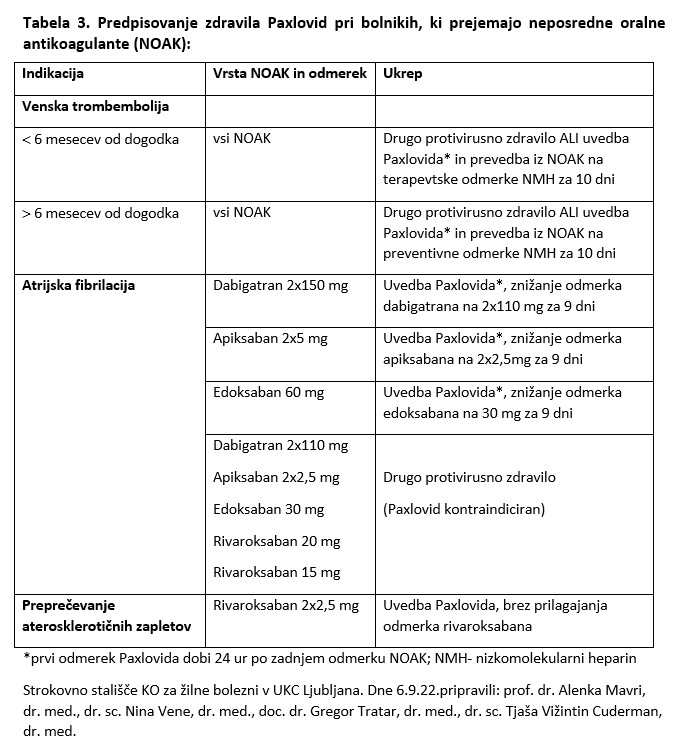
Farmakološki ojačevalec ritonavir učinkuje hitro, sočasno ga z nirmatrelvirom dajemo 5 dni, dva dni po ukinitvi pa se učinkovina popolnoma izloči iz telesa. Pomembno je, da so zdravniki, ki bodo predpisovali zdravilo Paxlovid, seznanjeni z možnimi kontraindikacijami. V kolikor oseba, ki ji želimo predpisati zdravilo Paxlovid, prejema kakršna koli zdravila, je treba preveriti njihovo morebitno součinkovanje. Na voljo imamo zelo kvalitetno internetno stran Univerze v Liverpoolu (www.covid19-druginteractions.org). Zelo previdni moramo biti, če oseba prejema močne induktorje encima CYP3A4 (npr. rifampicin, fenitoin, karbamazepin), zaradi katerih se zmanjša koncentracija Paxlovida. Ker lahko indukcija traja še 14 dni po ukinitvi teh zdravil, je v teh primerih Paxlovid kontraindiciran in je treba izbrati drugo protivirusno zdravilo, npr. remdesivir. V določenih primerih lahko tudi ritonavir močno zmanjša koncentracijo zdravila. Zelo nazoren primer je zdravilo klopidogrel (Plavix, itd.), ko zdravila Paxlovid ne smemo uporabiti še 12 tednov po stentiranju koronark in do 6 mesecev ob prisotnosti akutnega koronarnega sindroma. Namesto klopidogrela lahko pri takih bolnikih predpišemo zdravilo prasugrel ali izberemo alternativno protivirusno zdravilo. (7) Pri osebah, ki prejemajo zaviralce vitamina K (Marevan, Sintrom), je potrebno natačno spremljanje INR za določitev odmerka varfarina. Pomembna so tudi součinkovanja z neposrednimi oralnimi antikoagulanti (NOAK), ker ritonavir poveča njihov učinek in lahko pride do krvavitev. Če indikacija, vrsta in odmerek NOAK to dopuščajo, odmerek NOAK za čas jemanja Paxlovida in še dva dni po njegovi ukinitvi zmanjšamo, sicer pa izberemo alternativno protivirusno zdravilo (Tabela 3). (8) Ob začetku jemanja zdravila Paxlovid je v takih primerih pogosto potreben posvet z »antikoagulacijsko ambulanto«. Posebej moramo biti previdni tudi pri določenih imunosupresivnih zdravilih, ki se uporabljajo v transplantacijski medicini (ciklosporin, takrolimus, everolimus), saj se njihova koncentracija zelo poveča pri zdravljenju z zdravilom Paxlovid. Uporabiti moramo drugo protivirusno zdravilo ali pa prehodno ukiniti oz. znižati odmerek določenih imunosupresivov in zelo skrbno spremljati koncentracije teh ključnih zdravil za preprečevanje zavrnitve presadka (sirolimus je kontraindiciran). Številna zdravila so prepovedana in med njimi omenjamo določene statine (simvastatin, lovastatin), določene antiaritmike (npr. amiodaron, itd.), antihistaminike (npr. terfenadin, astemizol), antipsihotike/nevroleptike (npr. lurasidon, klozapin, kvetiapin, itd.), analgetike (npr. petidin, itd.), sedative/hiponotike (npr. diazepam, flurazepam, peroralni midazolam, itd.) in zdravila za zdravljenje motnje erekcije (avanafil, sildenafil, vardenafil). (4-9)
Po zaključku zdravljenja z zdravilom Paxlovid se pri določenem deležu oseb po 9 do 14 dneh od začetka covid-19 lahko pojavi »virološka povrnitev« (virologic rebound, Paxlovid rebound, covid rebound) in včasih tudi blaga klinična povrnitev bolezni. Do sedaj ni opisov, da bi bolezen napredovala v hujše oblike. Potrebne so še raziskave za boljše razumevanje pojavnosti, patogeneze, kliničnega pomena in ali ta fenomen vpliva na morebitni prenos okužbe. »Covid rebound« se lahko pojavi tudi pri nezdravljenih osebah s covid-19 (10)
Remdesivir (Veklury)
Remdesivir je adenozinsko nukleotidno predzdravilo za parenteralno aplikacijo, ki ga virusni encim “od RNK odvisna RNK polimeraza” vgrajuje v RNK novega koronavirusa, deluje kot zaključevalec verige (angl. chain terminator) in tako zavre replikacijo SARS-CoV-2. Zdravilo dajemo 3 dni intravensko (odrasli): prvi dan je odmerek 200 mg i.v. in nato dva dni po 100 mg/dan i.v.; infuzija naj teče 30 do 120 minut. Zdravilo je treba začeti jemati v prvih sedmih dneh po začetku covid-19. Pri nehospitaliziranih bolnikih z velikim tveganjem za hud potek covid-19 je zgodnje tri dnevno zdravljenje za 87 % zmanjšalo tveganje za hospitalizacijo v primerjavi s placebo skupino. Zdravilo je v Evropi odobreno za odrasle in otroke (≥ 12 let, teža ≥ 40 kg), v določenih primerih, pod posebnimi pogoji (koristi odtehtajo tveganje; starši morajo podpisati soglasje), pa se lahko uporabi tudi pri mlajših; opisani so posamezni primeri uporabe tudi pri nedonošenčkih. V primeru nosečnic je pred uvedbo zdravljenja potreben posvet s specialistom ginekologom-porodničarjem in specialistom infektologom. Remdesivir ni registriran za zdravljenje nosečnic. Bolnico poučimo o morebitnih tveganjih in koristih, saj ni znano ali ima zdravilo morebitno škodljive učinke na plod. V kolikor se odločimo za uvedbo remdesivira, je potrebno informirano soglasje in konzilij lečečega zdravnika s specialistom ginekologom-porodničarjem in specialistom infektologom. Odločitev za zdravljenje mora biti sprejeta po temeljitem premisleku in ugotovitvi ali koristi odtehtajo morebitno škodo.
Najpogostejši neželeni učinki so navzea, glavobol, kašelj in driska. Pri hudih okvarah ledvic in jeter zdravila ne smemo uporabiti. Pri ledvicah mora biti OGF 30 mL/min, pri jetrih pa mora biti ALT ≤ 5 kratnik zgornje meje normale. Zdravilo je treba začeti jemati v prvih sedmih dneh po začetku covid-19. (2, 3, 11, 12)
Remdesivir ima tudi indikacijo za zdravljenje bolnikov s covid-19, ki imajo že covidno pljučnico in potrebujejo dodatek kisika (večinoma skupaj z deksametazonom). Zdravljenje traja 5 dni. (1, 3)
Remdesivir je trenutno samo v parenteralni intravenski obliki, raziskave pa potekajo, da bi bilo zdravilo na voljo tudi v peroralni obliki. (13)
Molnupiravir (Lagevrio)
Molnupiravir je peroralno protivirusno predzdravilo, ki se v telesu presnovi v citidinski nukleozidni analog, ki ga virusni encim “od RNK odvisna RNK polimeraza” vgrajuje v RNK novega koronavirusa, kar povzroči kopičenje napak v virusnem genomu (letalna mutageneza) in tako zavira razmnoževanje virusa. (1, 14, 15) Ker gre za mutageno ribonukleozidno protivirusno zdravilo, obstaja teoretična možnost, da bi ga človeške celice vgradile v svojo DNK in bi prišlo do mutacij. Glede na dosedanje podatke o možni genotoksičnosti in kratkotrajnem pet dnevnem zdravljenju, je tveganje za genotoksičnost majhno. (16-18)
Rezultati temeljne raziskave kažejo, da zdravilo za 30 % zmanjša potrebo po hospitalizaciji in smrt. (14) Molnupiravir ima drugačen mehanizem delovanja kot nirmatrelvir in remdesivir.
Pri nas ga lahko uporabljamo pod posebnimi pogoji, nima še popolne odobritve s strani evropske agencije EMA, uporabljamo ga, če nimamo na voljo drugih zdravil, ker še ni vseh odgovorov glede učinkovitosti in varnosti. Zdravljenje ni dovoljeno v nosečnosti in med dojenjem. Pri ženskah, mlajših od 50 let, je treba izključiti nosečnost. Če prejema zdravilo ženska v rodni dobi, mora uporabljati učinkovito metodo kontracepcije ves čas zdravljenja in še štiri dni po koncu zdravljenja. Prav tako priporočamo uporabo ustrezne zaščite pri partnerjih žensk v rodni dobi in sicer ves čas zdravljenja in še štiri dni po zaključenem zdravljenju. Otrokom zdravila ne predpisujemo, namenjeno je osebam, starejšim od 18 let. Zdravilo je treba začeti jemati v prvih petih dneh po začetku covid-19. Zdravilo je v obliki trdih kapsul, vsaka kapsula vsebuje 200 mg molnupiravira. Odmerjanje je 800 mg vsakih 12 ur (2 x 4 kapsule), 5 zaporednih dni. Sočasna aplikacija monoklonskih protiteles ali predhodno cepljenje ni kontraindikacija za molnupiravir. Najpogostejši neželeni učinki so driska, navzea in omedlevica. (19)
Marca 2022 so pri Svetovni zdravstveni organizaciji priporočili molnupiravir za bolnike, ki imajo blago do zmerno obliko bolezni in pri katerih je največje tveganje za hospitalizacijo. To so starejše osebe, osebe, ki niso cepljene in osebe z imunskimi motnjami ali kroničnimi boleznimi. (20) V Veliki Britaniji poteka velika raziskava z več kot 20.000 udeleženci, imenovana Panoramic, katere primarni cilj je ugotoviti, ali molnupiravir zmanjša potrebo po hospitalizaciji, preiskovance pa bodo spremljali še dlje časa glede morebitne genotoksičnosti. (15) Ta raziskava je ključna za nadaljnje odločitve pri evropski agenciji EMA.
Monoklonska protitelesa
Monoklonska protitelesa so tarčna zdravila, ki so ciljno usmerjena proti točno določenemu mestu na SARS-CoV-2, hkrati pa to predstavlja njihovo šibko točko, saj hitro spreminjajoči se RNK virusi lahko mutirajo v različice, ki so odporne proti tem učinkovinam. Temeljna (originalna) različica omikron je B.1.1.529.1, poenostavljeno imenovana BA.1. Ima pandemične lastnosti in se je od novembra 2021 razširila v številne države sveta. V primerjavi z različico delta je bolj kužna, se zelo dobro izogne imunosti, pridobljeni s cepljenjem in/ali prebolelostjo (»imunski pobeg«), se bolj intenzivno razmnožuje v zgornjih dihalnih poteh in povzroča blažjo obliko covid-19. Vendar pa zaradi večje pojavnosti (imunski pobeg, večja kužnost) vseeno povzroča obremenitev zdravstvenega sistema. Še večjo kužnost predstavlja različica BA.2 (B.1.1.529.2) in njene podrazličice BA.3, BA.4 in predvsem BA.5, ki je med vsemi najbolj uspešna, saj predstavlja več kot polovico vseh svetovnih primerov. (21, 22)
Že z majhnimi spremembami na proteinu S (mutacije), virus lahko postane odporen proti monoklonskim protitelesom. Tako proti omikronu oz. njegovim novim podrazličicam niso več uporabna monoklonska protitelesa, ki smo jih uporabljali v preteklosti: kasirivimab/imdevimab (Ronapreve, Regeneron), regdanvimab (Regkirona) in sotrovimab (Xevudy). (1, 3)
Bebtelovimab
Proti trenutno krožečim različicam SARS-CoV-2 je učinkovito monoklonsko protitelo bebtelovimab, ki pa v Sloveniji ni na voljo; odobren je s strani FDA in je na voljo le v ZDA. Spada med širokospektralna nevtralizacijska monoklonska protitelesa in je usmerjen proti epitopom na proteinu S. Podatkov iz kliničnih študij še ni veliko. Zdravilo se aplicira kot enkraten 175 mg odmerek intravensko, infuzija traja 30 sekund (za odrasle in otroke ≥ 12 let, teža ≥ 40 kg). Zdravilo je treba uvesti v prvih sedmih dneh po začetku covid-19. (1, 23-25)
Tiksagevimab/cilgavimab (Evusheld)
V Sloveniji je registrirano zdravilo Evusheld, ki je sestavljeno iz dveh rekombinantnih humanih dolgodelujočih monoklonskih protiteles proti SARS-CoV-2, (tiksagevimab in cilgavimab), ki se vežeta na neprekrivajoča se epitopa receptorske vezavne domene (receptor binding domain, okr. RBD) beljakovinske konice (protein-S) in s tem preprečita interakcijo beljakovinske konice z angiotenzinsko konvertazo (ACE-2) ter tako preprečita vstop virusa v gostiteljske celice. Zdravilo se aplicira v mišico, vsako učinkovino posebej, zaporedno. Uporabljamo ga za zaščito pred izpostavitvijo (PrEP) pri osebah, ki se slabo odzovejo na cepljenje in to so predvsem osebe z zelo okrnjenim imunskim sistemom (Tabela 2). Evusheld naj bi po podatkih temeljne raziskave v blizu 80 % v obdobju 6 mesecev ranljive osebe ščitil pred morebitno (ponovno) okužbo, vseeno pa je, ker je še premalo podatkov, potrebna temeljna preventiva, ker gre za zelo tvegano populacijo. Zdravilo je indicirano za osebe ≥ 12 let (teža ≥ 40 kg). (26-30)
Glede na novejše raziskave je zdravilo učinkovito tudi za zdravljenje, vendar za to indikacijo zaenkrat še nima odobritve. To bo zelo zanimiva indikacija, saj bomo z eno aplikacijo zdravila (da se dve injekciji, eno v levo in drugo v desno glutealno mišico) sočasno zdravili covid-19 in v obdobju do 6 mesecev do neke mere tudi preprečevali morebitno ponovno okužbo oz. bolezen. (31)
Zaključek
Temeljna strategija proti covid-19 je še vedno cepljenje, ki je najbolj učinkovito, najbolj varno, najlaže dostopno za množice in daleč najcenejša obramba proti covid-19. Učinkovine proti virusu pa so tudi zelo pomembne za številne posameznike, pri katerih je pričakovan hujši potek bolezni. Pri zdravljenju s protivirusnimi zdravili in z monoklonskimi protitelesi je zelo pomembna hitra diagnostika in hitra dostopnost do zdravil, zato je potrebna dobra informiranost tako zdravnikov kot tudi bolnikov o možnostih zdravljenja. Bolj zgodaj po začetku bolezni začnemo z zdravljenjem, boljše so pričakovane koristi zdravljenja. Tako kažejo raziskave, ki se morajo čim bolj preliti v resnično življenje, da bodo te učinkovine dosegle svoj namen. Velja doktrina, ki je uveljavljena tudi pri okužbi z virusom HIV »Testiraj in zdravi« oz. še bolje »Testiraj zgodaj in zdravi isti dan«.
Literatura
1. National Institute of Health. Therapeutic management of nonhospitalized adults with COVID-19; https://www.covid19treatmentguidelines.nih.gov/management/clinical-management-of-adults/nonhospitalized-adults--therapeutic-management/.
2. Rosales R, Mcgovern BL, Luis Rodriguez M, et al. Nirmatrelvir, molnupiravir, and remdesivir maintain potent in vitro activity against the SARS-CoV-2 omicron variant. bioRxiv 2022; doi: 10.1101/2022.01.17.476685.
3. Takashita E, Yamayoshi S, Simon V, et al. Efficacy of antibodies and antiviral drugs against omicron BA.2.12.1, BA.4, and BA.5 Subvariants. N Engl J Med 2022; 387:468-470; doi:10.1056/NEJMc2207519.
4. Hammond J, Leister-Tebbe H, Gardner A, et al. EPIC-HR Investigators. Oral nirmatrelvir for high-risk, nonhospitalized adults with covid-19. N Engl J Med 2022; 386: 1397-408; doi: 10.1056/NEJMoa2118542.
5. Saravolatz LD, Depcinski S, Sharma M. Molnupiravir and Nirmatrelvir-Ritonavir: Oral COVID antiviral drugs. Clin Infect Dis 2022; doi/10.1093/cid/ciac180/6542722.
6. Paxlovid: Summary of product characteristics 2022; https://www.ema.europa.eu/en/documents/product-information/paxlovid-epar-product-information_en.pdf.
7. Waters L, Marra F, Pozniak A, et al. Ritonavir and COVID-19: pragmatic guidance is important. The Lancet 2022; doi.org/10.1016/S0140-6736(22)00280-X.
8. Management of drug interactions with nirmatrelvir/ritonavir (Paxlovid®): resource for clinicians. IDSA 2022; Last Updated: May 6, 2022- Version 1.1; https://www.idsociety.org/globalassets/idsa/practice-guidelines/covid-19/treatment/idsa-paxlovid-drug-interactions-resource-5-6-22-v1.1.pdf.
9. Malden DE, Hong V, Lewin BJ, et al. Hospitalization and emergency department encounters for COVID-19 after Paxlovid treatment — California, December 2021–May 2022. MMWR 2022; 71.
10. Dai EY, Lee KA, Nathanson AB, et al. Viral kinetics of severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2) omicron infection in mRNA-vaccinated individuals treated and not treated with nirmatrelvir-ritonavir. MedRxiv 2022; doi.org/10.1101/2022.08.04.22278378.
11. Gottlieb RL, Vaca CE, R. Paredes R, et al. Early Remdesivir to Prevent Progression to Severe Covid-19 in Outpatients. N Engl J Med 2022; 386: 305-15; doi: 10.1056/NEJMoa2116846.
12. Vangeel L, Chiu W, De Jonghe S, et al. Remdesivir, molnupiravir and nirmatrelvir remain active against SARS-CoV-2 Omicron and other variants of concern. Antiviral Res 2022; doi: 10.1016/j.antiviral.2022.105252.
13. Oral prodrug of remdesivir parent GS-441524 is efficacious against SARS-CoV-2 in ferrets. Cox RM, Wolf JD, Lieber CM. Nature communications 2021; 12: 6415; doi.org/10.1038/s41467-021-26760-4.
14. Jayk Bernal A, Gomes da Silva MM, Musungaie DB, et al. MOVe-OUT Study Group. Molnupiravir for oral treatment of covid-19 in nonhospitalized patients. N Engl J Med 2022; 386: 509-20; doi: 10.1056/NEJMoa2116044.
15. Extance A. Covid-19: What is the evidence for the antiviral molnupiravir? BMJ 2022; 377; doi: 10.1136/bmj.o926.
16. Zhou S, Hill CS, Sarkar S, et al. β-d-N4-hydroxycytidine inhibits SARS-CoV-2 through lethal mutagenesis but is also mutagenic to mammalian cells. J Infect Dis 2021; 224: 415-9; doi: 10.1093/infdis/jiab247.
17. Troth S, Butterton J, DeAnda CS, et al. Letter to the Editor in Response to Zhou et al. J Infect Dis 2021;224:1442-3. doi: 10.1093/infdis/jiab362.
18. Special assessment of outpatient treatments for covid-19 draft evidence report 2022. https://icer.org/who-we-are/independent-funding.
19. Lagevrio 200 mg hard capsules: summary of product characteristics. Electronic Medicines Compendium. https://www.medicines.org.uk/emc/product/13044#gref.
20. WHO updates its treatment guidelines to include molnupiravir. World Health Organization. https://www.who.int/news/item/03-03-2022-molnupiravir.
21. European Centre for Disease Prevention and Control. SARS-CoV-2 variants of concern as of 11 August 2022; https://www.ecdc.europa.eu/en/covid-19/variants-concern.
22. Mahase E. Covid-19: What we know about the BA.4 and BA.5 omicron variants. BMJ 2022; 378: o1969; http://dx.doi.org/10.1136/bmj.o1969.
23. Dougan M, Azizad M, Chen P, et al. Bebtelovimab, alone or together with bamlanivimab and etesevimab, as a broadly neutralizing monoclonal antibody treatment for mild to moderate, ambulatory COVID-19. MedRxiv 2022; doi.org/10.1101/ 2022.03.10.22272100 (preprint).
24. US Food and Drug Administration. Coronavirus (COVID-19) update: FDA authorizes new monoclonal antibody for treatment of COVID-19 that retains activity against omicron variant. 2022. https://www.fda.gov/news-events/press-announcements/coronavirus-covid-19-update-fda-authorizes-new-monoclonal-antibody-treatment-covid-19-retains.
25. Hentzien M, Autran B, Piroth L, et al. A monoclonal antibody stands out against omicron subvariants: a call to action for a wider access to bebtelovimab. Lancet Infect Dis 2022; doi.org/10.1016/ S1473-3099(22)00495-9.
26. Levin MJ, Ustianowski A, De Wit S, et al. Intramuscular AZD7442 (Tixagevimab–Cilgavimab) for Prevention of Covid-19. N Engl J Med 2022; 386: 2188-200; doi: 10.1056/NEJMoa2116620.
27. European Medicines Agency. Priporočila za Evusheld. Dostopno na: https://www.ema.europa.eu/en/medicines/human/EPAR/evusheld.
28. Bruel T, Hadjadl J, Maes P, et al.: Seroneutralization of Omicron BA.1 and BA.2 in patients receiving anti-SARS-CoV-2 monoclonal antibodies. medRxiv 2022; doi.org/10.1101/2022.03.09.22272066.
29. FDA authorizes revisions to Evusheld dosing. https://www.fda.gov/drugs/drug-safety-and-availability/fda-authorizes-revisions-evusheld-dosing.
30. Update to Evusheld recommended dosage regimen for pre-exposure prophylaxis of COVID-19. https://www.astrazeneca.com/media-centre/statements/2022/update-to-evusheld-recommended-dosage-regimen-for-pre-exposure-prophylaxis-of-covid-19.html.
31. Evusheld significantly prevented COVID-19 disease progression or death in TACKLE Phase III treatment trial. The Lancet Respir Med 2022; https://www.astrazeneca.com/media-centre/press-releases/2022/evusheld-significantly-prevented-covid-19-disease-progression-or-death-in-tackle-phase-iii-treatment-trial.html.